Poliarterite nodosa

A poliarterite nodosa é uma doença grave dos vasos sanguíneos. As artérias pequenas e médias ficam inchadas e danificadas.
As artérias são os vasos sanguíneos que transportam sangue rico em oxigênio para órgãos e tecidos. A causa da poliarterite nodosa é desconhecida. A condição ocorre quando certas células do sistema imunológico atacam as artérias afetadas. Os tecidos que são alimentados pelas artérias afetadas não recebem o oxigênio e a nutrição de que precisam. O dano ocorre como resultado.
Mais adultos do que crianças contraem esta doença.
Pessoas com hepatite B ou hepatite C ativa podem desenvolver esta doença.
Os sintomas são causados por danos aos órgãos afetados. A pele, as articulações, os músculos, o trato gastrointestinal, o coração, os rins e o sistema nervoso são freqüentemente afetados.
Os sintomas incluem:
- Dor abdominal
- Apetite diminuído
- Fadiga
- Febre
- Dores nas articulações
- Dores musculares
- Perda de peso não intencional
- Fraqueza
Se os nervos forem afetados, você pode sentir dormência, dor, queimação e fraqueza. Danos ao sistema nervoso podem causar derrames ou convulsões.
Nenhum teste de laboratório específico está disponível para diagnosticar a poliarterite nodosa. Existem vários distúrbios que apresentam características semelhantes à poliartrite nodosa. Eles são conhecidos como "mímicos".
Você terá um exame físico completo.
Os testes de laboratório que podem ajudar a fazer o diagnóstico e descartar simulações incluem:
- Hemograma completo (CBC) com diferencial, creatinina, testes para hepatite B e C e urinálise
- Taxa de sedimentação de eritrócitos (ESR) ou proteína C reativa (CRP)
- Eletroforese de proteínas séricas, crioglobulinas
- Níveis de complemento sérico
- Arteriograma
- Biópsia de tecido
- Outros exames de sangue serão feitos para descartar condições semelhantes, como lúpus eritematoso sistêmico (ANA) ou granulomatose com poliangiite (ANCA)
- Teste para HIV
- Crioglobulinas
- Anticorpos antifosfolipídios
- Hemoculturas
O tratamento envolve medicamentos para suprimir a inflamação e o sistema imunológico. Isso pode incluir esteróides, como prednisona. Medicamentos semelhantes, como azatioprina, metotrexato ou micofenolato, que permitem reduzir a dose de esteroides, também são frequentemente usados. A ciclofosfamida é usada em casos graves.
Para a poliarterite nodosa relacionada à hepatite, o tratamento pode envolver plasmaférese e medicamentos antivirais.
Os tratamentos atuais com esteróides e outras drogas que suprimem o sistema imunológico (como azatioprina ou ciclofosfamida) podem melhorar os sintomas e a chance de sobrevivência em longo prazo.
As complicações mais sérias geralmente envolvem os rins e o trato gastrointestinal.
Sem tratamento, as perspectivas são ruins.
As complicações podem incluir:
- Ataque cardíaco
- Necrose e perfuração intestinal
- Falência renal
- Golpe
Ligue para seu médico se você desenvolver sintomas desse distúrbio. O diagnóstico e o tratamento precoces podem aumentar a chance de um bom resultado.
Não há nenhuma prevenção conhecida. No entanto, o tratamento precoce pode prevenir alguns danos e sintomas.
Periarterite nodosa; FRIGIDEIRA; Vasculite necrosante sistêmica
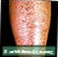 Poliarterite microscópica 2
Poliarterite microscópica 2 Sistema circulatório
Sistema circulatório
Luqmani R, Awisat A. Polyarteritis nodosa and related disorder. In: Firestein GS, Budd RC, Gabriel SE, Koretzky GA, McInnes IB, O’Dell JR, eds. Firestein & Kelley’s Textbook of Rheumatology. 11ª ed. Filadélfia, PA: Elsevier; 2021: cap 95.
Puéchal X, Pagnoux C, Baron G, et al. Adição de azatioprina aos glicocorticóides de indução de remissão para granulomatose eosinofílica com poliangiite (Churg-Strauss), poliangiite microscópica ou poliarterite nodosa sem fatores de prognóstico desfavorável: um ensaio clínico randomizado e controlado. Arthritis Rheumatol. 2017; 69 (11): 2175-2186. PMID: 28678392 www.pubmed.ncbi.nlm.nih.gov/28678392/.
Shanmugam VK. Vasculite e outras arteriopatias incomuns. In: Sidawy AN, Perler BA, eds. Cirurgia Vascular e Terapia Endovascular de Rutherford. 9ª ed. Filadélfia, PA: Elsevier; 2019: cap 137.
Stone JH. As vasculites sistêmicas. In: Goldman L, Schafer AI, eds. Goldman-Cecil Medicine. 26ª ed. Filadélfia, PA: Elsevier; 2020: cap 254.

