Teste de isoenzimas CPK
O teste de isoenzimas da creatina fosfoquinase (CPK) mede as diferentes formas de CPK no sangue. CPK é uma enzima encontrada principalmente no coração, cérebro e músculo esquelético.
É necessária uma amostra de sangue. Isso pode ser retirado de uma veia. O teste é chamado de punção venosa.
Se você estiver no hospital, este teste pode ser repetido em 2 ou 3 dias. Um aumento ou queda significativa no total das isoenzimas CPK ou CPK pode ajudar seu médico a diagnosticar certas condições.
Nenhuma preparação especial é necessária na maioria dos casos.
Informe o seu provedor sobre todos os medicamentos que você está tomando. Alguns medicamentos podem interferir nos resultados dos testes. Os medicamentos que podem aumentar as medições de CPK incluem o seguinte:
- Álcool
- Anfotericina B
- Certos anestésicos
- Cocaína
- Fibrar drogas
- Estatinas
- Esteróides, como dexametasona
Esta lista não é completa.
Você pode sentir uma leve dor quando a agulha é inserida para tirar sangue. Algumas pessoas sentem apenas uma picada ou ardência. Depois disso, pode haver alguma latejante.
Este teste é feito se um teste de CPK mostrar que seu nível de CPK total está elevado. O teste da isoenzima CPK pode ajudar a encontrar a origem exata do tecido danificado.
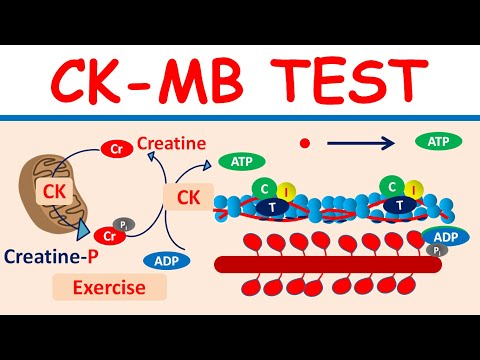
CPK é feito de três substâncias ligeiramente diferentes:
- CPK-1 (também chamado de CPK-BB) é encontrado principalmente no cérebro e nos pulmões
- CPK-2 (também chamado de CPK-MB) é encontrado principalmente no coração
- CPK-3 (também chamado de CPK-MM) é encontrado principalmente no músculo esquelético
Níveis de CPK-1 acima do normal:
Como a CPK-1 é encontrada principalmente no cérebro e nos pulmões, lesões em qualquer uma dessas áreas podem aumentar os níveis de CPK-1. Níveis elevados de CPK-1 podem ser devido a:
- Cancer cerebral
- Lesão cerebral (devido a qualquer tipo de lesão, incluindo acidente vascular cerebral ou sangramento no cérebro)
- Terapia eletroconvulsiva
- Infarto pulmonar
- Convulsão
Níveis de CPK-2 acima do normal:
Os níveis de CPK-2 aumentam 3 a 6 horas após um ataque cardíaco. Se não houver mais danos ao músculo cardíaco, o nível atinge o pico em 12 a 24 horas e retorna ao normal 12 a 48 horas após a morte do tecido.
Níveis elevados de CPK-2 também podem ser devido a:
- Lesões elétricas
- Desfibrilação cardíaca (choque proposital do coração pela equipe médica)
- Lesão cardíaca (por exemplo, de um acidente de carro)
- Inflamação do músculo cardíaco geralmente devido a um vírus (miocardite)
- Cirurgia de coração aberto
Níveis de CPK-3 acima do normal são na maioria das vezes um sinal de lesão muscular ou estresse muscular. Eles podem ser devido a:
- Lesões por esmagamento
- Danos musculares devido a drogas ou permanência por muito tempo (rabdomiólise)
- Distrofia muscular
- Miosite (inflamação do músculo esquelético)
- Recebendo muitas injeções intramusculares
- Teste recente de função nervosa e muscular (eletromiografia)
- Apreensões recentes
- Cirurgia recente
- Exercício extenuante
Os fatores que podem afetar os resultados do teste incluem cateterismo cardíaco, injeções intramusculares, cirurgia recente e exercícios ou imobilização vigorosos e prolongados.
O teste de isoenzima para condições específicas tem cerca de 90% de precisão.
Fosfoquinase de creatina - isoenzimas; Creatina quinase - isoenzimas; CK - isoenzimas; Ataque cardíaco - CPK; Esmagamento - CPK
 Teste de sangue
Teste de sangue
Anderson JL. Infarto agudo do miocárdio com elevação do segmento St e complicações do infarto do miocárdio. In: Goldman L, Schafer AI, eds. Goldman-Cecil Medicine. 25ª ed. Filadélfia, PA: Elsevier Saunders; 2016: cap 73.
Marshall WJ, Dia A, Lapsley M. Plasma protein and enzmes. In: Marshall WJ, Dia A, Lapsley M, eds. Química Clínica. 8ª ed. Filadélfia, PA: Elsevier; 2017: cap 16.
Nagaraju K, Gladue HS, Lundberg IE. Doenças inflamatórias do músculo e outras miopatias. In: Firestein GS, Budd RC, Gabriel SE, McInnes IB, O’Dell JR, eds. Livro Didático de Reumatologia de Kelley e Firestein. 10ª ed. Filadélfia, PA: Elsevier Saunders; 2017: cap 85.
Doenças de Selcen D. Muscle. In: Goldman L, Schafer AI, eds. Goldman-Cecil Medicine. 25ª ed. Filadélfia, PA: Elsevier Saunders; 2016: cap 421.